▎药明康德内容团队编辑
编者按:抗微生物药物耐药性(Antimicrobial Resistance,AMR)是21世纪全球最严峻的健康挑战之一。世界卫生组织(WHO)警告称,到2050年,每年可能约有1000万人死于AMR,这也将超过癌症的死亡人数,使得AMR成为致死的主要原因。今年9月,《柳叶刀》的一项研究估计,仅在2021年,细菌性AMR就已经导致471万人死亡,相当于当年全球每16例死亡中,就有1例与细菌性AMR相关。
作为创新的赋能者、客户信赖的合作伙伴以及全球健康产业的贡献者,药明康德致力于通过其独有的CRDMO模式,以及其业内领先的感染性疾病新药研发赋能平台,助力全球共同应对这一重大的健康威胁。早在2022年“即刻行动”药明康德健康产业论坛上,AMR就是我们重点关注的方向之一。时隔两年,在今年的“世界提高微生物药物耐药性认识周”(World Antimicrobial Resistance Awareness Week,11月18日至24日)到来之际,让我们再次探访这个重要的主题,呼吁全球协作,共同抗击这一日益严重的健康威胁。
AMR正迅速成为全球健康的重大威胁。耐药细菌的快速增长使现有抗生素难以奏效,而新药研发的速度远远无法跟上这一趋势。AMR已被WHO列为全球十大健康挑战之一。如果不采取紧急行动,人类将面临无药可用的困境,感染性疾病可能再次成为全球最具毁灭性的健康危机。本周是“世界提高微生物药物耐药性认识周”,药明康德内容团队将借此机会聚焦WHO的最新报告,全面介绍全球应对AMR的进展,并呼吁社会各界迅速行动,共同守护人类健康的未来。根据WHO今年的AMR报告,从2017年7月至2023年12月,抗菌药物研发取得了一些显著进展。在此期间,共有16种新型抗菌药物获得了美国FDA、欧洲药品管理局(EMA)或其他严格监管机构(SRA)/WHO列名机构(WLA)的批准,其中包括13种传统小分子药物和3种非传统抗菌药物。其中,cefiderocol和sulbactam-durlobactam两款创新药物的批准尤为重要,它们专门用于对抗WHO重点病原体,如碳青霉烯耐药鲍曼不动杆菌(CRAB),标志着在应对这些高危感染方面迈出了关键一步。此外,像vaborbactam和lefamulin这样的药物也符合WHO的创新标准,进一步凸显了行业在开发新型高效治疗方案方面的坚定承诺。▲WHO认定具公共卫生重要性的重点细菌病原体(图片来源:参考资料[1])
截至2023年12月31日,当前的临床抗菌药物研发管线在药物数量和适应症覆盖范围方面均取得了显著增长。目前,共有97种针对WHO重点细菌病原体(包括结核分枝杆菌、艰难梭菌和幽门螺杆菌)的新型抗菌药物正在临床开发中,这一数量相比2021年的80种显著增加。▲截至2023年12月31日,按临床开发阶段划分的传统和非传统AMR药物数量(图片来源:参考资料[1])
值得注意的是,2023年的药物研发管线显示,AMR药物在临床适应症方面有所扩展,新增了假体关节感染(PJI)、囊性纤维化(CF)患者感染、幽门螺杆菌感染和志贺菌病等适应症,而这些在2017年的分析中尚未涉及。尤其是CF患者的感染和PJI的治疗,这一扩展得益于越来越多专门针对这些复杂临床综合征的非传统抗菌药物的开发。▲按预定治疗适应症划分,2017-2023年处于2期和3期临床开发阶段的AMR药物(图片来源:参考资料[1])
在对临床阶段的AMR药物进行创新性评估时,可以发现,在针对WHO重点病原体的32种传统抗生素中(不包括结核病药物),有12种符合WHO设定的至少一项创新标准。许多此类药物已进入研发的后期阶段。例如,拓扑异构酶抑制剂zoliflodacin和gepotidacin目前正在进行3期临床试验,展现出令人期待的进展。▲截至2023年12月31日,传统AMR药物作用机制的分布(图片来源:参考资料[1])
近年来,在对抗AMR的战役中,非传统药物也逐渐获得关注。这些药物旨在通过直接或间接抑制细菌生长、抑制毒力、改善抗菌耐药性、增强人体免疫系统以及正向调整或恢复健康的微生物群来预防或治疗细菌感染。目前,共有30款针对WHO重点病原体的非传统抗菌药物正在积极的临床开发中。其中,13种为噬菌体及其衍生酶,7种为抗体,3种为抗毒力剂,2种为免疫调节剂,1种为微生物组调节剂,另有4种属于其他类别的药物。这些药物通过创新机制为抗击AMR提供了新的潜在解决方案。▲截至2023年12月31日,处于临床开发阶段的非传统AMR药物的分布(图片来源:参考资料[1])
截至2023年12月31日,AMR药物的临床前管线展现了全球协作的努力。目前,共有244个AMR药物候选物处于临床前开发阶段,分布在WHO的六大区域内,涵盖29个国家。其中,38%的候选药物采用非传统治疗模式,68%属于全新的化学类别,55%具有全新的作用机制,充分体现了行业在突破性疗法方面的承诺。此外,91个候选药物(占37%)专注于特定病原体,主要目标包括结核分枝杆菌(M. tuberculosis)、铜绿假单胞菌(P. aeruginosa)和金黄色葡萄球菌(S. aureus)。近一半(48%)的候选药物专为应对耐药性而设计,显示了行业对抗耐药性威胁的积极行动。当前的临床前研发管线涵盖多种治疗手段,包括小分子、肽类、噬菌体、免疫调节剂以及微生物组调节剂,展示了多样化且强有力的应对AMR挑战的策略。这种广泛的创新不仅丰富了开发中的治疗选择,也为未来应对更广泛感染和耐药机制的AMR疗法奠定了坚实基础。▲截至2023年12月31日,自2019年以来临床前项目和开发机构的数量(图片来源:参考资料[1])在开发创新药物应对AMR的过程中,融资仍然是面临的主要挑战之一。然而,近年来我们看到令人振奋的进展:过去三年中,获得融资支持的AMR药物研发公司的数量稳定,而其所获得的总融资额则稳步增长。这一趋势表明,AMR作为全球健康优先事项的重要性正逐渐被广泛认可,并且每年都有稳定的资金投入推动这一领域的发展。随着投资力度的不断加大,2024年剩余时间内可能会有更多AMR公司获得资金支持,为该领域的持续扩展注入新的动力。
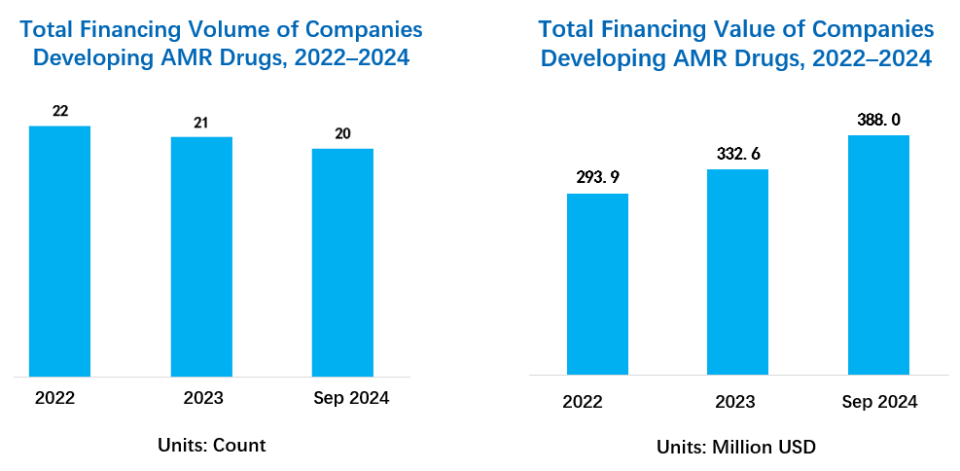
▲专注于AMR药物研发公司的数量(左)与总融资额(右)数据(图片来源:药明康德内容团队)
而推动更多投入AMR药物开发的关键在于解决市场失灵问题并提升投资者的吸引力。通过实施“拉动激励”机制,可以确保为新型抗微生物药物开发提供资金的投资者获得回报。此类激励措施需要全球协调,具有足够的吸引力,并与患者需求和耐药病原体的增长趋势相匹配,同时确保药物的全球可及性。激励机制还应与销售量脱钩,防止药物滥用,确保这些药物仅在真正需要时使用。此外,投资者应与政策制定者密切合作,推动相关政策改革,以确保开发抗微生物药物能够带来稳定的投资回报。
对抗AMR是一项艰巨且长期的任务。尽管全球合作已推动多个临床阶段的AMR药物管线在创新上取得突破,仍需要更多医药公司和研究机构投入更多资源,开发出具备全新机制的药物,造福更多患者。除了药物研发之外,对抗AMR还需从多方面入手。除了前文所提的举措外,提升实验室检测能力亦至关重要,快速准确的检测能够确保患者获得合适的治疗,减少耐药性传播的风险。此外,建立更加透明和规范的药物监控体系,保障药物的合理分配和使用,确保抗菌药物的可及性,也是关键一步。为实现长远的抗AMR目标,必须加大对创新抗菌药物、新型诊断技术和疫苗研发的投入,填补传统抗生素失效所带来的治疗空白。通过全球范围的协作和系统化的多层面努力,我们才能有效遏制AMR的蔓延,保护人类的健康未来。参考资料:
免责声明:药明康德内容团队专注介绍全球生物医药健康研究进展。本文仅作信息交流之目的,文中观点不代表药明康德立场,亦不代表药明康德支持或反对文中观点。本文也不是治疗方案推荐。如需获得治疗方案指导,请前往正规医院就诊。