慢性阻塞性肺疾病(慢阻肺)急性加重(AECOPD)是慢阻肺病程中的重要事件,其诊治和预防是疾病管理的重点。优化AECOPD围出院期管理将有助于提高治疗的连续性、预防短期内急性加重事件再发、改善长期预后。近年来,国内外针对AECOPD围出院期、出院集束化管理的循证医学证据不断增加,出院后早期随访和管理的获益证据不断涌现。本指南通过梳理循证医学证据提出推荐意见,旨在规范我国AECOPD患者围出院期管理和随访路径,适用于从事慢阻肺临床实践的医生和护理人员。
慢性阻塞性肺疾病(简称慢阻肺)是以慢性呼吸道症状(呼吸困难、咳嗽、咳痰)和持续性气流阻塞为主要特征的常见病 [ 1 , 2 ] 。慢阻肺急性加重(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)是慢阻肺病程中的重要事件 [ 3 ] ,其诊治和预防是疾病管理的重点 [ 2 , 4 ] 。研究显示约34%的AECOPD住院患者在出院后3个月内会再次入院 [ 5 ] ,表明住院的AECOPD患者出院后3个月内面临再次加重或诱发合并症发作等相关急性事件的风险显著升高 [ 6 ] 。因此,从出院准备至出院后3个月内的围出院期是桥接AECOPD患者急性期至稳定期的重要阶段,也是重整患者长期治疗方案的关键窗口期。近年来,国内外针对AECOPD围出院期、出院集束化管理的循证医学证据不断积累,出院后早期随访和管理的获益证据不断涌现。优化AECOPD围出院期管理将有助于提高治疗连续性、预防短期内急性事件再发、改善长期预后。为此,中华医学会呼吸病学分会、中华预防医学会呼吸病预防与控制专业委员会、中国医师协会呼吸医师分会、中国健康促进与教育协会县域呼吸专业委员会等共同发起和制定《慢性阻塞性肺疾病急性加重围出院期管理与随访指南(2024年版)》,旨在规范我国AECOPD患者出院管理和随访路径。本指南设立了指南撰写组长,负责指导与监督制订的整个流程;指南撰写专家组负责参与指南流程中的共识会议,撰写及修改指南,推动指南形成;方法学专家负责指导证据等级评价;指南撰写审稿团队负责评审和终审指南文件;指南撰写秘书负责完成指南相关证据检索、质量评价及汇总。主要的检索策略:(1)2002年1月至2024年4月发表的文献(少数经典文献除外)。(2)关键词:chronic obstructive pulmonary disease、acute exacerbation of chronic obstructive pulmonary disease、peri-discharge、follow-up、bundle、checklist;慢性阻塞性肺疾病、慢性阻塞性肺疾病急性加重、围出院期、随访、集束化、清单等。(3)二级数据库为Guideline Clearing House、Cochrane Library和Sum Search;一级数据库为PubMed、EMBASE、Web of Science、中国生物医学文献数据库、中国知网和万方医学网等。本指南基于GRADE(grading of recommendations,assessment,development and evaluation)指导的分级原则,形成循证医学证据等级评价及推荐强度分级( 表1 )。本指南适用于从事慢阻肺临床实践的医生和护理人员。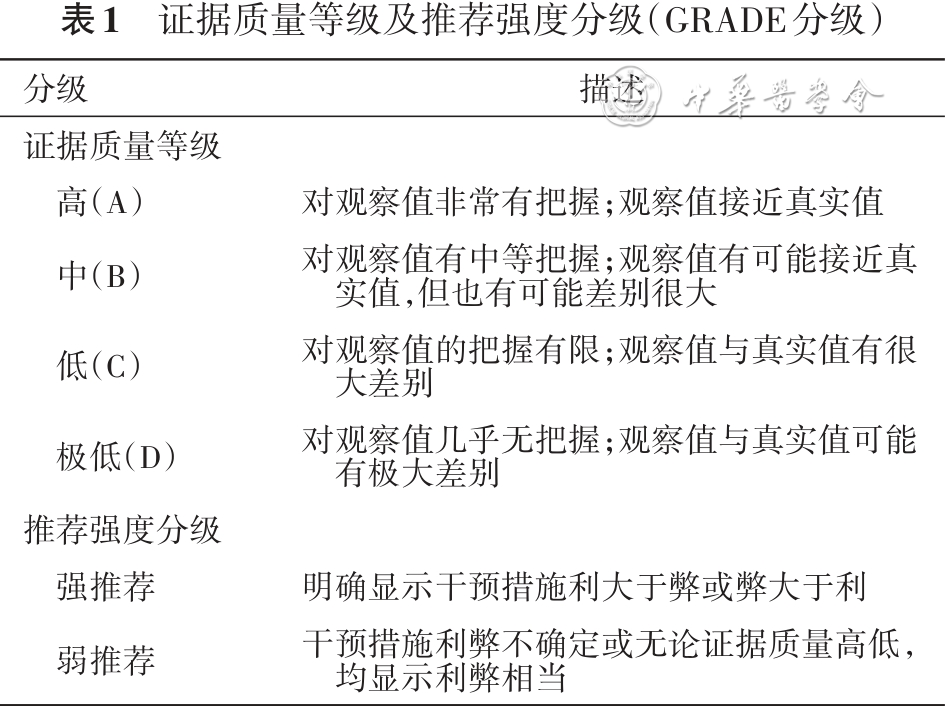
1. 对于疑诊AECOPD的患者应进行严重程度评估和鉴别诊断(证据等级A,强推荐)。2. 识别重度AECOPD及紧急转诊指征,尽早开始治疗(证据等级D,强推荐)。3. 推荐将短效吸入性β 2受体激动剂(加或不加用短效抗胆碱能药物)作为AECOPD患者的初始支气管舒张剂治疗(证据等级C,弱推荐)。4. 必要时加用糖皮质激素和(或)抗菌药物可缩短康复时间,降低早期复发和治疗失败的风险(证据等级A,强推荐)。5. 无创机械通气应作为无绝对禁忌证的慢阻肺急性呼吸衰竭患者的首选通气方式(证据等级A,强推荐)。6. 病情好转后及时调整药物治疗及机械通气策略(证据等级A,强推荐)。AECOPD是以14 d内呼吸困难和(或)咳嗽、咳痰加重为特征的事件,可伴有呼吸急促和(或)心动过速,通常和呼吸道感染、空气污染或其他原因造成的局部或全身炎症反应加重相关 [ 2 , 4 ] 。慢阻肺患者出现以呼吸困难加重为核心表现的急性事件时,应考虑AECOPD的诊断,并根据既往病史、急性期症状和体征,以及氧饱和度、血常规、C反应蛋白(CRP)、脑利钠肽(BNP/NT-proBNP)、D-二聚体、X线胸片、心电图、心肌酶谱等检查手段评估疾病严重度和完成初步鉴别诊断 [ 1 ] 。慢阻肺急性加重期和围出院期的管理目标、处理流程和要点见 图1 。图1 慢性阻塞性肺疾病急性加重(AECOPD)期和围出院期的管理目标、处理流程及要点治疗场所主要取决于病情严重度,兼顾高龄、院外支持条件、病情复杂度、诊断不明确等因素。病情评估应尽可能依据可测量指标(如罗马标准,见 表2 , 图2 ) [ 2 , 4 ] 。当缺乏相应的检测手段时,若符合以下任意一条,则提示为重度AECOPD,此时应尽快安排入院或向上级医院转诊:(1)使用辅助呼吸肌或(和)矛盾呼吸;(2)意识水平异常(如意识模糊、昏睡、昏迷、谵妄等);(3)对初始治疗无应答;(4)右心衰竭、心脏缺血、血流动力学不稳定或有临床意义的心律失常 [ 7 ] 。在鉴别诊断中,需考虑与AECOPD表现相似的肺内、肺外和心因性状况,重点排查常见且需紧急、针对性处理的疾病如肺炎、肺栓塞、气胸、急性心力衰竭等。所有住院AECOPD患者均应争取明确急性加重病因(病毒性、细菌性、环境性等)。
图2 视觉模拟量表(VAS)
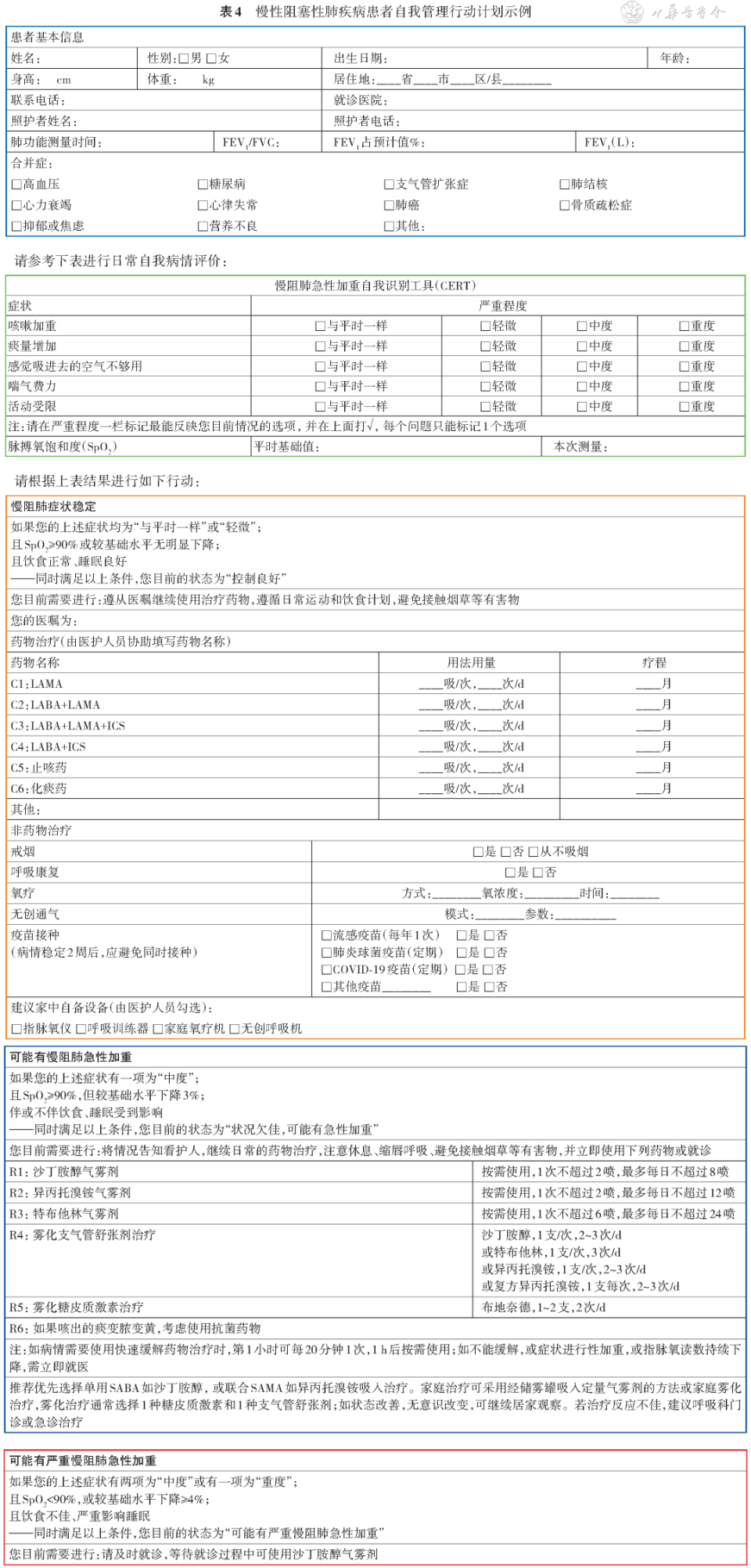
注:视觉模拟量表(VAS)的基本方法是使用一条长约10 cm的游动标尺,一面标有10个刻度,两端分别为“0”分和“10”分,0分表示无症状,10分代表难以忍受的最剧烈的症状感觉基层医院就诊患者若出现下述临床状况之一,建议立即转至上级医院进一步治疗:(1)呼吸困难加重、喘息、胸闷、咳嗽加剧、痰量增加、痰液颜色和(或)黏度改变、发热等;(2)全身不适、烦躁、嗜睡等意识改变;(3)新出现口唇发绀、外周水肿体征;(4)无法纠正的呼吸衰竭,如SpO 2<92%,或呼吸困难持续不缓解;(5)严重的合并症如心律失常、心力衰竭、循环血流动力学不稳定。根据AECOPD严重程度、早期干预效果和伴随疾病严重程度的不同,进行分级诊疗。具体参照《中国慢性阻塞性肺疾病基层诊疗与管理指南(2024年)》 [ 8 ] 。AECOPD的药物治疗主要包括支气管舒张剂、糖皮质激素和抗菌药物。推荐将短效吸入性β 2受体激动剂(加或不加用短效抗胆碱能药物)作为AECOPD患者的初始支气管舒张治疗。加用局部或全身糖皮质激素、必要时使用抗菌药物可能缩短康复时间,降低早期复发和治疗失败的风险,二者治疗时间通常不应超过5~7 d。无创机械通气作为无绝对禁忌证的AECOPD伴急性呼吸衰竭患者的首选通气方式,可改善气体交换、减少呼吸功和插管需求、缩短住院时间并提高存活率。短期经鼻高流量氧疗(HFNC)可减少急性高碳酸血症AECOPD患者二氧化碳潴留及对更高的呼吸支持需求,但不能改善AECOPD患者的氧分压和呼吸频率 [ 9 ] 。AECOPD的个体化治疗具体参照《慢性阻塞性肺疾病诊治指南(2021年修订版)》 [ 1 ] 。AECOPD患者治疗后应每日评估临床症状以判断病情是否好转。如急性加重症状明显缓解或改善,同时急性加重的诱因也得到有效控制,提示患者过渡到稳定阶段。辅助检查如肺功能测试、动脉血气分析和影像学等相关检查有助于综合性评估 [ 1 , 2 ] 。当患者病情好转趋于稳定时,可在密切观察下调整治疗方案,为出院做准备。接受有创机械通气的AECOPD患者,如并发肺部感染得以控制,脓性痰液转为白色且痰量明显下降,肺部啰音减少,呼吸衰竭获得初步纠正,血气分析结果接近正常(FiO 2<40%、pH值>7.35、PaCO 2<50 mmHg,1 mmHg=0.133 kPa),通常可以考虑拔管,切换成为无创通气呼吸支持,有创-无创序贯通气策略有助于早日脱机 [ 10 , 11 , 12 , 13 ] 。在药物治疗方面,考虑逐渐减少短效支气管舒张剂的剂量/次数,根据病情停用全身性糖皮质激素、抗菌药物并过渡为长效吸入制剂(药物选择见“AECOPD出院管理方案制定”)。1.推荐使用出院集束化管理清单落实出院管理核心措施,主要内容包括药物治疗、戒烟、吸入器技术评估、呼吸康复、随访策略等(证据等级A,强推荐)。2.推荐医生和患者共同制定出院后行动计划表,内容包括慢阻肺症状控制和监测指标、治疗方案的合理应用、识别急性发作和处理等,以达成患者出院后的自我康复及管理目标(证据等级B,强推荐)。目前尚无统一的出院标准和出院时间,但当AECOPD患者病情稳定且出院后条件满足后续治疗需求时,可实施出院安排,包括制定出院治疗方案、完成出院清单和提供相关管理计划等。出院过渡期集束化管理通过集合一系列有循证基础的治疗和护理干预措施,帮助医护人员为患者提供优化的医疗照护,这种管理方式能显著减少83%的出院后7 d再住院率和26%的30 d内再住院率 [ 14 ] 。结合我国慢阻肺患者的发病特点,建议医护团队:(1)在患者达到出院标准时,参照出院集束化管理清单( 表3 )进行出院准备并核查事项完成度;(2)与患者一起制定慢阻肺患者自我管理行动计划表( 表4 ),并通过患者教育、定期随访等方式提高患者使用度和依从性。
1. 药物治疗:患者出院后的个体化治疗方案,原则上应根据患者症状严重程度、急性加重病史、外周血嗜酸性粒细胞计数(eosinophil,EOS)、合并症、药物的潜在不良反应、药物可获得性和费用等因素综合制定 [ 1 , 2 ] 。对于重度AECOPD的出院后药物治疗,还应注意以下几点。(1)吸入与其他给药途径相比,药物不良反应发生率低,适合患者长期管理,AECOPD出院时应积极评估既往治疗情况并及时启用吸入治疗;相应地,药物选择包括支气管舒张剂和(或)ICS的选择( 图3 )以及吸入装置的选择两方面。
图3 慢性阻塞性肺疾病急性加重患者出院时药物治疗的选择
注: aEOS<100个/μl,反复肺炎,分枝杆菌感染; b强烈支持使用:存在急性加重住院史,每年发生≥2次中度急性加重,EOS≥300个/μl,合并支气管哮喘或具备哮喘特征;支持使用:每年发生1次中度急性加重,100个/μl≤EOS<300个/μl(2)支气管舒张剂是慢阻肺的基础治疗药物,若无禁忌证,推荐选择LABA+LAMA联合治疗。长效β 2受体激动剂(long-acting beta2-agonist,LABA)作用时间持续12 h以上,较SABA能更好地持续扩张小气道、改善肺功能和呼吸困难症状,可作为有明显气流受限患者的长期维持治疗药物 [ 15 , 16 , 17 , 18 ] 。长效抗胆碱能药物(long-acting antimuscarinic antagonist,LAMA)能够持久地结合M3受体,快速与M2受体分离,从而延长支气管扩张作用时间超过12 h。与LABA或LAMA单药治疗比较,LABA+LAMA联合治疗能显著改善患者肺功能 [ 19 , 20 , 21 , 22 ] ,减少急性加重 [ 23 , 24 , 25 , 26 ] ,也能改善呼吸困难症状及健康状态 [ 27 , 28 , 29 ] ,提高生活质量 [ 28 , 29 , 30 , 31 ] 。既往有急性加重史的慢阻肺患者使用联合治疗在预防急性加重方面比单药治疗更为有效 [ 25 ] ,LABA+LAMA联合治疗较LABA+ICS联合治疗可更大程度降低急性加重的发生率 [ 32 ] 。我国已有LABA+LAMA联合制剂包括福莫特罗+格隆溴铵、奥达特罗+噻托溴铵、维兰特罗+乌镁溴铵、茚达特罗+格隆溴铵等。初次使用LABA的患者应注意监测心律失常等不良反应。(3)ICS的合理使用:在本次急性加重期间系统性和(或)雾化糖皮质激素使用前外周血EOS≥150个/μl,或伴哮喘样特征者,出院时优先选择LABA+LAMA+ICS [ 33 ] 。ICS有增加肺炎、活动性肺结核病发病率等潜在风险,对于既往反复发生肺部感染或近期有肺结核感染的患者,应谨慎使用ICS [ 34 , 35 , 36 ] 。对于初次使用ICS的患者,应密切随访其获益和不良反应,及时评估、调整治疗方案。当外周血EOS水平较高时,急性加重高风险[过去1年内发生≥2次急性加重和(或)1次住院]慢阻肺患者的亚组分析发现,LABA+ICS较LABA+LAMA可更大程度地降低急性加重的发生率 [ 37 , 38 ] ,提示ICS的使用在急性加重高风险且高EOS这一慢阻肺亚型中可能带来更多获益。在特定慢阻肺患者中,包含ICS的三联药物相较其他单药或双联药物在改善症状、生活质量、肺功能、降低急性加重事件及降低死亡风险方面具有更好疗效 [ 39 , 40 , 41 ] 。两项在有急性加重病史的慢阻肺人群中开展的大型随机临床试验证明,固定剂量三联复方制剂(LABA+LAMA+ICS)与双联长效支气管舒张剂相比,可以降低全因病死率 [ 37 , 42 ] 。AECOPD出院患者的治疗选择尚缺乏大样本前瞻性研究的证据;大样本回顾性研究结果显示,患者出院后及时(急性加重后30 d内)启动三联治疗相对于延迟(急性加重后第31~180天内)启动,能减少未来急性加重事件和慢阻肺相关医疗费用 [ 43 ] 。已有的三联药物包括布地奈德+格隆溴铵+福莫特罗、乌镁溴铵+氟替卡松+沙美特罗、倍氯米松+福莫特罗+格隆溴铵等。(4)吸入装置的选择:常用吸入装置包括定量吸入器(pMDI)(包括传统pMDI和共悬浮pMDI,带或不带储雾罐)、软雾吸入器(SMI)、粉雾吸入器(DPI)和雾化器 [ 44 ] 。吸入装置的选择需综合考虑患者健康状态、装置使用能力、可及性、价格等各方面因素。为提高治疗依从性,应尽可能使用单种装置实施吸入治疗。对于有足够的吸气流速(peak inspiratory flow against simulated resistance,PIFR≥30 L/min),手口协调好的患者可选择DPI、pMDI或SMI;手口协调不佳的患者依次可选择DPI、pMDI+储雾罐、SMI。对于吸气流速不足(PIFR<30 L/min)而手口协调好的患者依次可选择SMI、pMDI,手口协调不佳患者可选择pMDI+储雾罐、SMI、雾化器;需机械通气的患者依次可选择雾化器、pMDI或SMI [ 45 ] 。应充分告知患者在吸入药物前应主动咳嗽,清除痰液。由医护主导的疾病宣教、吸入技术培训、强调依从治疗的重要性、自我管理教育和咨询服务等众多干预措施,均对慢阻肺患者掌握吸入技术和提高治疗依从性产生积极影响 [ 46 , 47 ] 。PIFR与最大吸气压(maximal inspiratory pressure,MIP)密切相关,受基础疾病、年龄、性别、呼吸肌力量、机体状态等多种因素影响,根据临床和检测结果综合评估有助于准确判断患者使用DPI的能力 [ 45 ] 。定量评估PIFR的常用方法包括加装有阻力模拟器的肺功能仪、呼吸肌功能测定仪和In-check Dial,前两者可模拟测量通过吸入器的PIFR等指标;后者是一种评估患者使用常用吸入器时PIFR的便携设备,尚未引进国内 [ 45 , 48 ] 。值得注意的是,常规肺功能仪的流动阻力极小,因此测得的吸气峰流速不适用于吸入器选择中的吸气能力评估。AECOPD患者通常出现PIFR降低,且部分AECOPD患者接受吸入装置培训后PIFR仍无法提高到理想吸入条件,使这些患者无法有效使用DPI吸入药物 [ 49 , 50 ] 。因此,对于恢复期的重度AECOPD患者,尤其需要注意避免因吸入装置选择不当而导致治疗效果不佳、药物意外撤停 [ 45 , 49 , 51 , 52 , 53 ] 。①口服祛痰药和抗氧化剂:AECOPD病情反复与痰液分泌增多有关 [ 54 , 55 ] ,气道黏液高分泌也与肺功能剧降、高治疗费用、高病死率和高住院风险密切相关 [ 56 , 57 , 58 , 59 ] 。口服祛痰药和抗氧化剂可减少急性加重次数并有助于改善临床症状 [ 60 , 61 , 62 , 63 ] ,定期使用祛痰药例如羧甲司坦和N-乙酰半胱氨酸(NAC)可减少未使用ICS的慢阻肺患者的急性加重并可适度改善健康状况 [ 60 , 61 , 62 , 63 ] 。气道黏液高分泌的慢阻肺患者无论其稳定期评估分组如何,建议在起始治疗中加用祛痰剂 [ 1 ,64] 。对于老年人、痰多或黏稠难咳出的患者,可以使用黏液溶解剂雾化吸入,以促进痰液排出。在口服或雾化吸入祛痰药物时,务必确保患者的痰液引流通畅,并要注意其与其他吸入药物的相容性 [ 64 ] 。②磷酸二酯酶抑制剂:在经过充分吸入治疗仍有急性加重的FEV 1<50%且患有慢性支气管炎的患者,可考虑口服罗氟司特治疗,但目前国内大部分地区尚无此药口服剂型,雾化剂型已在国外获批用于治疗慢阻肺,国内尚在临床试验中。③阿奇霉素:在经过充分吸入治疗仍有急性加重的既往吸烟患者,可考虑小剂量长程阿奇霉素治疗,但开始治疗前应评估下呼吸道微生物情况,尤其是非结核分枝杆菌检测阳性者避免单药阿奇霉素长程治疗;治疗过程中应注意监测心血管等不良反应及其和茶碱、地高辛、华法林等药物的相互作用 [ 65 ] 。④生物制剂:既往在慢阻肺治疗中尝试针对中性粒细胞表型的生物制剂研究,但未取得明显临床获益。针对以ILC2、Th2 细胞、EOS介导的 T 2 型炎性反应的生物制剂正在进行临床研究,包括靶向IL-4、IL-5、IL-5R、IL-13、IL-33、ST2和TSLP等的生物制剂,这类药物有望在部分慢阻肺表型患者中发挥作用。目前有临床研究初步证实靶向 IL-4/13 对于已经使用双联或三联药物但仍有中重度急性加重且外周血 EOS 升高的慢阻肺患者能有效减少慢阻肺急性加重和改善肺功能 [ 66 , 67 ] ,靶向IL-5/5R 生物制剂对外周血 EOS升高的慢阻肺患者可有效降低急性加重风险 [ 68 , 69 , 70 ] 。⑤其他:细菌溶解产物或其他免疫调节制剂可通过增强机体免疫功能和提高免疫细胞活性而起到预防急性加重的作用 [ 71 ] 。中医药复方及虫草制剂或可通过调节机体免疫功能显现出改善慢阻肺稳定期患者生活质量、减少急性加重的可能 [ 72 ] ,目前尚缺乏高质量研究证据。2. 非药物治疗:慢阻肺常见的非药物治疗包括戒烟、吸氧、呼吸支持、呼吸康复、疫苗接种、营养心理支持、合并症监测等 [ 1 , 2 ] 。行为干预联合药物管理是戒烟的有效方法 [ 73 ] ,简要的个性化咨询、尼古丁替代或其他戒烟药物及随访可以提高戒烟率 [ 74 ] 。氧疗可纠正低氧血症,出院时医生需再评估动脉血气或氧饱和度判断是否需要长期氧疗 [ 75 ] 。针对呼吸衰竭的患者,尤其是出现高碳酸血症且近期住院的患者,采用无创正压通气治疗有益于降低病死率和减少住院风险 [ 76 ] 。此外,慢阻肺合并阻塞性睡眠呼吸暂停,是夜间持续气道正压通气(CPAP)治疗的明确适应证之一 [ 75 ] 。包含运动、教育、营养和心理支持等多方面综合干预的呼吸康复手段可改善患者的心肺功能、提高身体活动水平、减轻症状,有助于缓解抑郁情绪,以运动锻炼为核心的呼吸康复包括有氧运动、阻抗训练、呼吸训练、平衡训练和柔韧性训练等。书面的疾病管理行动计划有助于提高患者治疗依从性,并帮助患者进行病情评估并及时采取相应行动。本指南参考国内外相关文献 [ 75 , 77 , 78 ] 制定了适合我国患者的慢阻肺自我管理行动计划表( 表4 ),内容包括患者基本信息、肺功能水平、合并症情况、药物及非药物治疗的依从性、急性加重的识别和处理等。在实际应用时,应结合患者的症状控制状况和医疗条件与患者及其照护者共同制订出个体化的书面慢阻肺行动计划。同时建议患者尽可能配置脉搏氧饱和度检测仪进行病情监测。医护人员指导下的患者自我管理能提高患者生活质量、减少与呼吸相关的住院次数,而不增加额外的呼吸和全因死亡风险 [ 2 ] 。慢阻肺患者自我管理包含多个组成部分,在出院时应做好宣教,使患者掌握相关内容,以促进患者健康及改善预后 [ 79 ] 。本指南制定了慢阻肺自我管理中的常用工具和文件示例( 表5 、 6 ),供医护人员结合当地情况调整使用。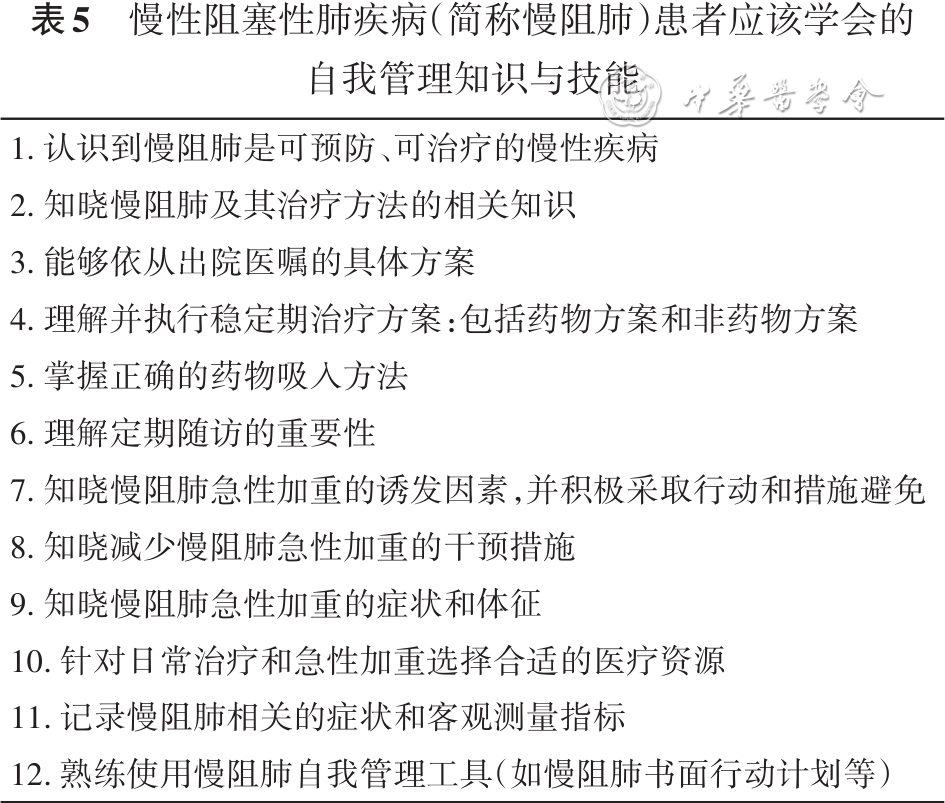

1.出院后2~4周的早期随访能降低短期内急性加重发生率和再入院风险(证据等级B,强推荐)。2.随访中的AECOPD患者再次出现急性加重或呼吸困难,可参照相应路径调整治疗策略(证据等级B,强推荐)。3.随访时如发现吸入性药物疗效欠佳时,应依照吸入器个性化选择路径更换吸入性装置或药物(证据等级B,强推荐)。出院早期的AECOPD患者,仍处于急性加重-稳定期的过渡期,易出现病情反复、诱发心血管疾病等急性事件 [ 80 ] ,需要持续关注和管理。出院后随访尤其是早期随访旨在全面评估患者的病情、治疗效果和康复需求,及时采取干预措施预防可能出现的急性事件,通过督导患者自我行动计划实施,提高患者参与度,及时识别居家的AECOPD,尽早干预和调整治疗药物,改善患者短期和长期预后。医务人员应定期对慢阻肺患者进行随访,形式包括患者主动按医嘱定期门诊随访,或医生通过电话进行早期随访及远程随访等。随着科技的发展,越来越多的智能应用出现在慢阻肺管理中,例如远程视频、移动设备应用程序、微信小程序等多种形式,借助远程智能技术指导随访也能提高患者参与度和治疗依从性 [ 81 ] 。随访包括早期随访(出院后2~4周)和后期持续随访,AECOPD患者出院后早期随访有益于出院后稳定期的过渡,能降低短时间内急性加重再入院的风险。研究显示相较于出院后30 d内行早期随访的患者,未参与早期随访的患者90 d内再住院风险显著提高191% [ 74 ] ;另一项回顾性研究显示,早期随访能显著减少90 d内再住院事件风险达7% [ 75 ] 。后期持续随访应在早期随访基础上按需评估,至少3个月要再随访1次。病情稳定的慢阻肺患者,完成围出院期12周随访后,每半年进行一次门诊随访。随访时间以及具体内容见 表7 及 附件表1 。
出院随访原则适用于任何已经接受维持治疗的患者,应依照“回顾-评估-调整”的随访流程进行管理,回顾内容包括症状(呼吸困难)和急性加重风险(既往急性加重史、EOS水平等),同时需评估患者吸入技术和依从性以及非药物治疗的作用,进而调整吸入治疗方案,包括药物及吸入装置的变更转换。需要注意的是,任何治疗方案变更均需要随访评估临床应答(包括不良反应)。在出院后随访中,如患者再次出现急性加重或呼吸困难未得到有效控制,可参照 图4 的相应路径调整。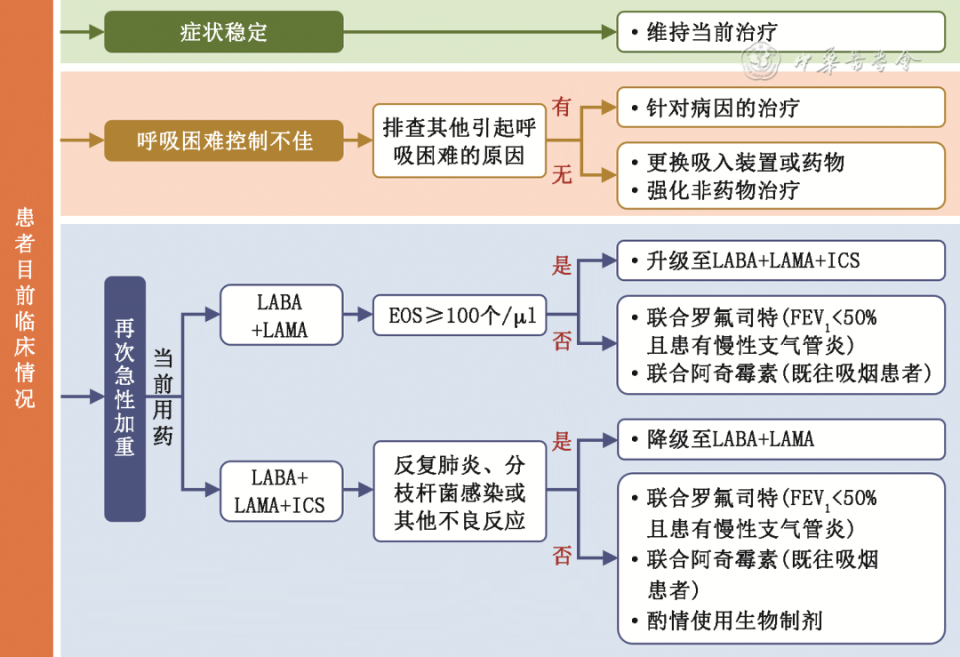
对于接受LABA+LAMA或LABA+LAMA+ICS治疗后仍有呼吸困难的患者,应充分排查其他引起呼吸困难的原因,可考虑更换吸入装置或药物成分、强化非药物治疗。接受LABA+LAMA治疗仍发生急性加重的患者,若适用ICS建议升级至LABA+LAMA+ICS;若不适用ICS建议联用罗氟司特(FEV 1<50%且患有慢性支气管炎)或阿奇霉素(既往吸烟患者),也可尝试生物制剂。若患者接受LABA+LAMA+ICS治疗后仍出现急性加重,可考虑:(1)加用罗氟司特:FEV 1<50%且患有慢性支气管炎;(2)加用阿奇霉素:既往吸烟患者;(3)酌情使用生物制剂;(4)若出现反复肺炎、分枝杆菌感染或其他相当的不良反应,可考虑撤除ICS;但应注意若EOS≥300个/μl,撤除ICS可能导致急性加重事件。1.推荐出院后AECOPD患者行呼吸康复治疗以改善症状并减少急性加重风险(证据等级A,强推荐)。2.推荐对出院后AECOPD患者进行氧疗及家庭无创通气指征动态评估,必要时及时启动相应治疗以改善预后(证据等级A,强推荐)。3.对围出院期AECOPD患者进行长期营养风险筛查并给予合理化营养干预(证据等级B,强推荐)。4.对出院后AECOPD患者进行持续合并症监测及干预指导(证据等级B,强推荐)。5.应重视终末期慢阻肺患者身体和心理症状的识别,为患者提供针对性的身体照护及精神心理照护(证据等级C,弱推荐)。呼吸康复(pulmonary rehabilitation,PR)是基于详细评估后为患者采取的个体化康复治疗,包括但不限于运动训练、教育和行为改变等综合干预措施。AECOPD患者在感染控制后尽早行个体化呼吸康复治疗,有利于缩短住院时间、提高生活质量 [ 82 , 83 ] 、提升康复依从性 [ 84 ] 、增加康复参与率 [ 85 ] 。无论是住院康复、门诊康复、居家康复或者混合环境康复(康复中心+居家),包括至少1种运动训练模式的呼吸康复都可使AECOPD患者获益,在减少再入院和改善活动耐量方面获益更为明显 [ 86 ] 。急性加重住院期间可采用的康复包括以气道廓清为核心的胸部物理治疗 [ 84 ] 、呼吸训练 [ 87 ] 、卧位及坐位康复体操 [ 88 , 89 ] 、有氧训练(2次/d,每次15 min) [ 90 ] 。病情较重、静息状态低氧血症及卧床时间长的患者,由于存在运动风险,住院期间采用下肢肌肉神经功能电刺激配合弹力带抗阻训练在改善下肢肌力及生活质量方面较常规康复(呼吸训练+有氧+抗阻)效果更好 [ 87 ] 。出院后可采用的康复方案为中至高强度的有氧运动(每周2次,每次90 min)、抗阻训练(采用器械或利用自身重力)及结构化宣教(每周1次,每次60 min,内容包括胸部物理治疗、有效排痰、节能训练、营养知识、吸药技巧及缓解焦虑) [ 85 ] ,上述方案可在不同环境中开展,推荐将急性加重住院期间康复与出院后康复相结合,使患者接受连贯的康复治疗 [ 91 ] 。重度和极重度慢阻肺患者可采用运动与休息相交替的间歇运动方案,以提高运动强度、促进呼吸功能康复。医师可参考患者的呼吸困难评分(VAS评分和mMRC评分)、肺功能、6 min步行试验等客观指标综合评估心肺功能和体适能,制定个体化康复治疗方案或进行策略调整。慢阻肺患者处于疾病稳定状态下经评估有下列情形之一应接受长期家庭氧疗(LTOT):(1)在静息状态下呼吸室内空气时PaO 2≤55 mmHg(7.3 kPa)或SaO 2≤88%,有或无高碳酸血症;(2)PaO 2为55~60 mmHg或SaO 2=88%,并伴有肺动脉高压、心力衰竭水肿或红细胞增多症(血细胞比容>0.55) [ 2 ] 。吸氧流量调整以1 L/min的流量开始,若SpO 2未达标,可每间隔20 min调整氧流量,以1 L/min增量,直至SaO 2≥90% [ 92 ] 。所有确定接受LTOT的患者均应在氧疗开始后的2~3个月进行随访,监测患者SpO 2、动脉血气,以评估氧疗效果及是否需要继续氧疗 [ 2 ] 。经评估需要继续LTOT的患者应每年至少进行一次评估,经评估无需继续氧疗患者可停止家庭氧疗。家庭氧疗的供氧设备主要包括压缩氧气钢瓶、家用制氧机以及液氧装置( 表8 ) [ 93 ] 。压缩氧气钢瓶储气量取决于钢瓶体积和压力 [ 94 ] 。制氧机主要利用分子筛物理吸附等技术去除空气中的氮气以及二氧化碳,分离氧气。液氧装置是将氧气以液态形式储存在低温容器中(-24 ℃以下),包括固定式液氧装置和便携式液氧装置 [ 94 , 95 ] 。
已有研究证实在稳定期高碳酸血症慢阻肺患者中 [ 96 ] ,长期使用HFNC较LTOT能更显著地改善患者健康相关的生活质量评分、外周氧饱和度和特定的肺功能参数,且没有发现安全隐患。提示对于稳定期高碳酸血症且有加重史的慢阻肺患者,HFNC是一种合理的治疗选择。无创通气(NIV)是减少酸中毒、改善呼吸困难、降低慢阻肺加重次数和急性呼吸衰竭住院患者发病和死亡的主要手段 [ 76 , 97 , 98 , 99 , 100 ] ,其适应证为:(1)呼吸性酸中毒(动脉血pH值<7.35和PaCO 2≥45 mmHg);(2)严重呼吸困难且具有呼吸肌疲劳和(或)呼吸功增加的临床征象,如使用辅助呼吸肌、胸腹部矛盾运动或肋间隙凹陷;(3)常规氧疗不能纠正的低氧血症。若患者出院前血气分析提示患者需要长期使用NIV,应在出院前帮助患者确定呼吸机通气模式及参数。居家NIV首选辅助通气模式,以便提高人机协调性和患者的舒适性。通气参数设定常采用“患者可以耐受的最高吸气压法” [ 101 ] ,即从低压开始,在20~30 min内逐渐增加压力,根据患者的感觉选定能够耐受的最高压力。常用的通气参数见 表9 。此外,主动湿化、联合氧疗、日间呼吸康复时辅助使用、夜间使用可能会带来更多益处 [ 102 ] 。
随访时需要评估的指标包括:(1)病情变化及疗效:mMRC评分、6 min步行距离、血气分析或SpO 2;(2)治疗依从性及影响因素:了解呼吸机使用情况、是否存在不良反应等。若患者发生病情变化或依从性差时应及时调整无创通气方案,并对患者及家中照护者进行宣教,以提高依从性、呼吸机的正确使用率及治疗效果。疫苗接种在预防感染和防止急性加重方面发挥着关键作用,包括流感、肺炎链球菌、百日咳、百白破及COVID-19等疫苗的接种。在疾病稳定后,应鼓励患者进行疫苗接种。一般而言,疫苗接种的禁忌证包括 [ 103 , 104 , 105 , 106 , 107 , 108 , 109 , 110 ] :(1)对疫苗中所含任何成分过敏者,或以前接种同类疫苗时出现过敏者;(2)既往发生过疫苗严重过敏反应者(如急性过敏反应、血管神经性水肿、呼吸困难等);(3)患有未控制的癫痫和其他严重神经系统疾病者(如横贯性脊髓炎、格林巴利综合征、脱髓鞘疾病等);(4)正在发热者,或患急性疾病,或慢性疾病的急性发作期,或未控制的严重慢性病患者,建议痊愈或者病情稳定控制后接种。其他具体禁忌情况可参照相关疫苗说明书。营养不良可导致AECOPD患者的预后恶化 [ 111 ] ,且是AECOPD的独立危险因素 [ 112 ] 。故保障出院患者的营养支持对提高呼吸肌储备能力,缓解呼吸道症状,促进疾病康复至关重要 [ 113 ] 。常用的营养筛查评估工具:营养风险筛查量表(NRS 2002)、营养不良通用筛查工具(MUST)、主观整体评估法(SGA)、微型营养评定法(MNA)、简易营养评价法(MNA-S)等。常见营养筛查评估指标包括人体测量常用指标、生化和实验室指标等( 表10 ) [ 114-127 ] 。我国指南推荐参考25~30 kcal·kg -1·d -1(1 kcal=4.18 kJ)进行经验估算以设定能量目标 [ 114 ] 。营养综合性干预措施包括控制体重,摄入优质蛋白质、脂类、维生素、膳食纤维等多种营养物质,保障AECOPD患者出院后营养达标。慢阻肺常与其他疾病共存(合并症),其中以心血管疾病合并症最为常见。慢阻肺与合并症之间常相互影响,AECOPD可导致多种合并症的发生或恶化,尤其心血管事件风险明显增加 [ 128 ] ,合并症的急性发作也可能引发AECOPD,危及生命健康。因此,定期评估慢阻肺患者是否存在合并症及其进展情况,并指导患者加强自身的抗风险能力,是疾病管理的重要环节。目前,我国已制定慢阻肺合并心血管疾病诊治管理专家共识 [ 129 ] ,主要目的是提高医务人员对慢阻肺心血管合并症的认识,共识对识别和恰当处理心血管合并症提出了相关建议。应基于MDT原则针对有复杂诊疗需求的AECOPD患者(如有多种合并症的患者)行诊疗方案讨论,应涉及不同领域专业知识的医务人员,如呼吸科医师、专科护士、临床药剂师、其他内科医师、全科医师和康复治疗师等,讨论内容包括医师的角色和责任、方案完成率、主要障碍以及解决方法,并确保慢阻肺多重合并症患者在医院、基层医疗和社区之间的协同诊疗有效性。例如心内科医师应对患者的心血管合并症提供个体化的用药指导,并根据病情严重程度制定长期随访计划,如年度复查心电图、心脏超声等。AECOPD住院患者,尤其是反复急性加重住院患者要注意是否处于慢阻肺终末期,这类患者长期处于生活质量和功能的低下状态,随时可能出现急性加重甚至危及生命 [ 130 ] 。早期识别终末期高风险人群并给予规范化干预是终末期慢阻肺防治的重要环节。慢阻肺终末期照护的主要目标是控制症状、最大程度减轻痛苦并保障患者基本生活质量。1.慢阻肺终末期的定义、标准:慢阻肺终末期尚无明确、统一的定义,GOLD2023 提出的定义为预期寿命<6个月的终末阶段患者 [ 75 ] 。Iyer等 [ 131 ] 提出慢阻肺患者出现以下特征可能提示处于终末期状态:(1)严重的气流受限(GOLD Ⅳ级或FEV 1占预计值%<30%);(2)静息状态或极少量体力活动后呼吸困难;(3)持续性呼吸困难;(4)吸入室内空气条件下PaO 2≤55 mmHg或SaO 2≤88%;(5)高碳酸血症(PaCO 2>50 mmHg);(6)并发肺源性心脏病;(7)口服糖皮质激素依赖;(8)频繁重度急性加重;(9)低蛋白血症或不可控的体重下降;(10)日常生活活动受限。出现越多以上特征提示慢阻肺患者越有可能进入终末期,但存在较大个体差异。2.终末期照护的手段和内容:目前以患者和家庭为中心的姑息治疗是终末期照护的主要手段,旨在解决患者身体、智力、情感、社会和精神需求,并促进患者的自主权、信息获取和选择。急性加重在慢阻肺疾病终末期具有较强的致死性,且通常表现不典型,需高度关注和防护,此外,终末期患者通常不会也不具备体力主动寻求医疗照护 [ 132 ] ,因此,医护团队有必要向终末期患者介绍相关知识,以确保患者能接受符合其偏好及有益的照护。终末期慢阻肺患者照护的组成见 表11 。
呼吸困难和疼痛是慢阻肺疾病终末阶段的主要治疗需求 [ 133 , 134 ] ,常应用吸入性支气管舒张剂、呼吸训练和肺康复等来缓解呼吸困难。阿片类药物常用于癌症患者的疼痛治疗,但在慢阻肺患者中,其使用率远低于癌症患者 [ 135 ] ,既往研究发现阿片类药物能缓解特定人群的呼吸困难症状,同时可减少由焦虑引起的呼吸困难 [ 136 ] ,但可能增加短期呼吸道症状恶化风险 [ 137 ] 。目前尚无充分证据支持积极使用阿片类药物控制难治性呼吸困难,需个体化管理和应用。1.各医疗机构应明确职责分工,对于AECOPD患者进行从医院到社区到居家的连续化照护,适时启动双向转诊以合理分配医疗资源,加快促进区域协同诊疗一体化进程(证据等级D,强推荐)。2.全科医生和呼吸专科医生应加强沟通,提高对AECOPD患者的协同管理有效性(证据等级D,强推荐)。AECOPD患者出院后管理应基于医疗机构内部以及不同机构之间的合作,建立统一规范的AECOPD出院后随访和管理方案,推动患者照护连续化和管理同质化。应以患者需求为导向,重点强调基层全科医疗服务与上级呼吸专科医疗服务的协作,建立健全分级诊疗和协作诊疗体系,明确各级医疗机构的职责,提高诊疗协同能力,早期发现和干预慢阻肺急性事件,降低并发症发病率和病死率。为更精准高效地管理围出院期的AECOPD患者,不同级别医疗机构需要明确分工。以下是各级医疗机构医生的职责建议。1. 基层医生:基层医疗机构在AECOPD患者出院后稳定期管理中扮演关键角色。基层医生主导的医防协同照护模式可通过药物和非药物疗法来改善健康状况。建立基层医疗卫生机构与上级医院呼吸专科之间的分工协作和双向转诊机制,可以降低未来患者发生急性加重的风险,减少住院率和病死率。(1)履行基本公共卫生及健康促进职能:以基层医生为核心,建立家庭医生团队,完善慢阻肺出院患者及其家庭的健康档案,并结合专科医生建议、制定个性化管理方案。(2)规范化诊疗,密切观察和随访:基层医生应了解出院患者及其家庭情况,并进行连续性的观察和随访,动态评估患者的健康状态,及时调整治疗方案,并根据患者家庭生活习惯、社会经济背景、遗传疾病等因素,及时发现并干预影响患者就医行为及疾病恢复的因素。(3)掌握转诊指征,及时上转患者:社区管理随访期间,当发生急危重症、疗效不佳或难以鉴别诊断等情况发生而不能有效处理时,应及时评估患者总体情况及严重程度,合理利用上级资源,及时转诊至专科医生处理,同时提供患者以往健康状况信息,以便专科医生迅速反应并制定进一步诊疗方案。(4)合理利用家庭医生签约服务,开展全程化照护:家庭医生团队应主动对患者进行随访,提供必要的上门照护(指导调试氧疗设备,如长期家庭氧疗、高流量湿化氧疗等)、慢阻肺健康教育(戒烟宣教,药物的正确使用及依从性管理等)、鼓励患者参与呼吸康复(对运动锻炼、合理饮食、心理平衡等进行指导)、疫苗接种,必要时提供临终关怀与姑息治疗支持等,以改善患者生活质量,提高患者满意度。(5)指导患者居家自我管理和症状监测:家庭医生团队应参照慢阻肺自我管理行动计划和相关注意事项指导患者居家自我管理(参考上文自我管理部分和注意事项),包括药物管理、急性加重监测、呼吸训练康复、避免危险因素等。(6)给予多病共存的慢阻肺患者综合性、协调化管理:“因人而异”制定个性化综合管理方案(包括药物治疗和非药物治疗),必要时可以安排护士、公共卫生专业人员、药剂师等共同参与管理,提倡预防保健人员和社区工作者为特殊群体(如残疾、失能老人群体等)提供额外支持。同时呼吁关注患者的精神心理健康。2. 呼吸专科医生:为实现与基层医疗机构全科医生的更好衔接,呼吸专科医生可考虑如下策略。(1)适时转诊稳定期患者至基层医疗,充分利用基层医疗机构资源:经综合评估当患者病情稳定后,应适时将患者转诊给全科医生处理,专科医生需向全科医生提供住院诊疗明细方案和出院执行情况及后续治疗建议,以便全科医生做出综合、详细的判断,制定合理的疾病管理方案。(2)保持与全科医生沟通有效性和连续性,适时提供指导:专科医生应及时跟进患者药物治疗方案,包括药物种类、剂量以及吸入装置,对于复杂情况下的治疗和管理,向全科医生提供指导。具体交接事项可参考 表12 ,并根据患者情况聚焦重点内容。
(二)各级医疗机构双向转诊路径建议医疗双向转诊制度有利于促进医疗资源合理分配,缓解上级医疗机构的压力,提高基层医疗服务水平,提高患者就医便利度性和满意度1.向下转诊:专科医院应适时将患者转诊至基层医院,降低患者就医难度和等待时间。若AECOPD患者病情稳定,症状得以控制,治疗方案确定(药物及非药物治疗)可由上级医疗机构转入基层医疗机构。2.向上转诊:根据患者发病情况和严重程度又分为紧急转诊和普通转诊,基层医院应适时向上转诊,避免耽误患者病情和规避医疗风险。见“AECOPD的诊断与治疗”章节。AECOPD的诊断与治疗复杂,对疾病近期及远期预后均有较大影响,是慢阻肺管理的“阿喀琉斯之踵”。住院AECOPD患者围出院期是干预的重要节点,避免再发急性加重事件是改善患者预后的关键。在本指南的编写过程中,发现部分内容目前缺乏有力的循证医学证据,属于指导性“经验”或“建议”,有待解决的主要问题包括:(1)围出院期的药物治疗调整策略应不同于稳定期随访,但目前缺乏相关高质量循证证据;(2)出院集束化管理在我国如何施行有待更多实践,包括核心要素、工具等;(3)对于出院集束化管理对患者预后改善情况,需要在实践中进一步评估其成本-获益比。针对以上问题,未来应针对性开展临床研究加以探索,从而指导临床实践的持续改进和优化。
指南撰写名誉组长:康健(中国医科大学附属第一医院),陈荣昌(广州医科大学附属第一医院)
指南撰写组长:杨汀(中日友好医院),张静(复旦大学附属中山医院),陈燕(中南大学湘雅二医院)
指南撰写专家组(按姓氏拼音排序):卜小宁(首都医科大学附属北京天坛医院),陈亚红(北京大学第三医院),陈新(南方医科大学珠江医院),崔亚楠(中日友好医院),古惠珊(香港中文大学医学院),何志义(广西医科大学附属第一医院),黄可(中日友好医院),李艳霞(大连医科大学附属第一医院),廖纪萍(北京大学第一医院),林志良(香港大学临床医学学院),陆海雯(上海市肺科医院),罗建江(新疆维吾尔自治区中医医院),马千里(重庆松山医院),马义铭(中南大学湘雅二医院),牛永亮(神木市中医医院),彭晓霞(首都医科大学附属北京儿童医院),申永春(四川大学华西医院),石志红(西安交通大学第一附属医院),史菲(深圳市人民医院),孙健(山东省立医院),吴金保(进贤县人民医院),谢俊刚(华中科技大学同济医学院附属同济医院),杨露露(北京市丰台区方庄社区卫生服务中心),姚弥(北京大学第一医院),尹燕(中国医科大学附属第一医院),喻杰(江西省人民医院),曾慧卉(中南大学湘雅二医院),赵立(中国医科大学附属盛京医院),赵丽敏(河南省人民医院),张志强(新乡医学院第一附属医院),周玉民(广州医科大学附属第一医院)
指南撰写审稿团队:代茹玲(庄河市中心医院),邓飞(汉川市人民医院),韩振军(临泉县人民医院),何剑(昆明理工大学附属安宁市第一人民医院),刘冰(清河县中心医院),刘道猴(贵州盘江煤电集团有限责任公司医院),欧阳张宁(江油市人民医院),章俊(上犹县人民医院),邹璇(浏阳市人民医院)
指南撰写秘书长:黄可(中日友好医院)
指南撰写秘书:崔亚楠(中日友好医院),胡莉娟(复旦大学附属中山医院),曾慧卉(中南大学湘雅二医院)
作者:中华医学会呼吸病学分会 中华预防医学会呼吸病预防与控制专业委员会 中国医师协会呼吸医师分会 中国健康促进与教育协会县域呼吸专业委员会;通信作者:杨汀,中日友好医院;张静,复旦大学附属中山医院;陈燕,中南大学湘雅二医院
引用本文: 中华医学会呼吸病学分会, 中华预防医学会呼吸病预防与控制专业委员会, 中国医师协会呼吸医师分会, 等. 慢性阻塞性肺疾病急性加重围出院期管理与随访指南(2024年版)[J]. 中华结核和呼吸杂志, 2024, 47(11): 1048-1068. DOI: 10.3760/cma.j.cn112147-20240816-00488.